- AFS
- Anaphylaxie - Update
- Atemwegsmanagement im Notfall
- Benignes Prostatasyndrom
- COVID19
- EH Benneckenstein 2018
- EH Teistungen 2020
- Einsatz: Bombendrohung Duderstadt
- Einsatz: Frühjahrsvolkslauf 2018
- Einsatz: RockHarz 2022
- HWS-Immobilisation
- Hygiene: Hände und Barrieremaßnahmen
- Medizinisches Cannabis
- Mobile Impfteams
- NFT: Zahnarztpraxis Duderstadt 2018
- Notarztdienst Hagenow
- Patientenverfügung
- PNEA
- Presse: Reanimationstraining
- SAN: Teistungen 2018
- Strahlenschutzgrundkurs
- Strahlenschutz-Unterweisung
- Todesfeststellung und Leichenschau
AFS - Anästhesiefokussierte Sonografie
21.08.2022
veröffentlicht in: ILIAS, das eLearningportal des BDA, der DGAI und des DAAF, 2022
Grundlagen und Gefäßsonografie
Ausbreitung von Ultraschallwellen im Gewebe
Ultraschallwellen sind mechanische Wellen, die sich aufgrund von Druck- und Dichteänderungen im Medium ausbreiten. Die Schallgeschwindigkeit ist grundsätzlich vom Medium und dessen Eigenschaften abhängig. Gleichung für Schallwellen: c = f x λ
Man unterscheidet neben dem für Menschen hörbaren Schall zwischen Infraschall, der sich unterhalb des hörbaren Bereiches bewegt, und Ultraschall, dessen Frequenzen jenseits 20 kHz liegen.
- Natürlicher Ultraschall: Fledermäuse, Bienen, Delfine
- Diagnostischer Ultraschall 2 bis 15 MHz
- Transösophageale Echokardiographie (TEE) 2,5 bis 7,5 MHz
Ausbreitung von Schallwellen in Flüssigkeiten/Gasen
- die Schallgeschwindigkeit ist abhängig von der Dichte und Kompressionsfähigkeit
- die Welle breitet sich longitudinal aus
Ausbreitung von Schallwellen in Feststoffen
- die Schallgeschwindigkeit ist abhängig von der Dichte und Elastizität
- die Welle breitet sich longitudinal und transversal (Streuung) aus
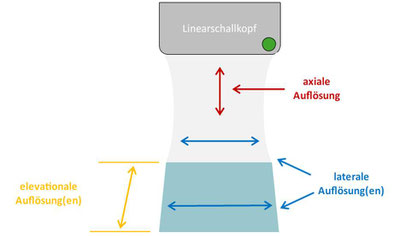
Sondenfrequenz und Bildauflösung
Innerhalb enger Grenzen ist die Sondenfrequenz der eingesetzten Ultraschallsonden veränderbar. So kann die Frequenz bedarfsgerecht angepasst werden, um die Bildeinstellung zu optimieren.
Auswirkungen der gewählten Sondenfrequenz
Ausbreitung von Ultraschallwellen im Gewebe
Schallwellen werden aufgrund der verschiedenen Gewebearten (Bindegewebe, Flüssigkeiten, Knochen etc.) unterschiedlich stark reflektiert, absorbiert, gebrochen und gestreut.
Bilderzeugung
Innerhalb einer Ultraschallsonde werden Schallwellen durch den „umgekehrt-piezoelektrischen Effekt“ erzeugt, d. h. durch Anlegung einer elektrischen Spannung an Kristalle, die sich im Ultraschallkopf befinden, wird eine Konformitätsänderung hervorgerufen, die mechanische Schallwellen generiert.
Die reflektierten Schallwellen bewirken eine Konformitätsänderung der Kristalle, die wieder in Spannung umgewandelt und vom Ultraschallgerät zur Bilderzeugung verrechnet wird (direkter piezoelektrischer Effekt).
B-Mode (Brightness-Mode):
Ein reflektiertes Signal wird durch Tiefe und die Echointensität durch verschiedene Graustufen (Helligkeit) abgebildet.
Die mechanische Ultraschallwelle wird je nach Gewebe unterschiedlich stark verändert (Absorption, Streuung etc.). Je dichter das Medium, desto mehr Strahlen werden reflektiert, umso
heller ist der Punkt im B-Bild.
Dies wird im B-Bild durch die verschiedenen Graustufen ersichtlich. Bilder auf dem Ultraschallgerät sind laufzeitbedingt stets „virtuelle Bilder“. (Aufgrund der Laufzeitverzögerung sind
am Monitor dargestellte Bilder zum Zeitpunkt der Betrachtung bereits wieder veraltet.)
Einfluss der Sondenfrequenz auf Eindringtiefe und Auflösungsvermögen
Hohe Wellenfrequenzen werden im Gewebe stärker gedämpft als niedrige Frequenzen, deshalb ist die Eindringtiefe niedrig (umgekehrt für niedrige Frequenzen).
Die Bildauflösung ist hoch bei kurzer Wellenlänge (hoher Frequenz).
Hohe Frequenz
- niedrige Eindringtiefe
- gute Bildauflösung
Niedrige Frequenz
- hohe Eindringtiefe
- mäßige Bildauflösung
Daraus folgt:
Die Eindringtiefe verhält sich proportional zur Wellenlänge und umgekehrt proportional zur Frequenz. Die (räumliche) Bildauflösung verhält sich umgekehrt proportional zur Wellenlänge und proportional zur Frequenz.
Es muss immer ein Kompromiss zwischen Eindringtiefe und Bildauflösung gefunden werden!

Das Ultraschallbild zeigt die V. jugularis int. und die A. carotis. In der V. jugularis int. ist die Nadelspitze einer Kanüle zu sehen.
Die Nadelspitze ist in der axialen Auflösung (longitudinaler Wellenverlauf) sehr echogen, während die laterale Auflösung sehr unscharf ist. Dieses Phänomen entsteht unter anderem durch Reflexion der Ultraschallwelle im Randbereich. Die axiale Auflösung (longitudinaler Wellenverlauf) ist 2-3 mal höher als die laterale Auflösung.
Ultraschallsonden
Ultraschall erfolgt je nach Indikationsstellung mit verschiedenen Schallköpfen. Jeder Schallkopf hat einen spezifischen Frequenzbereich (variabel je nach Hersteller).
Fokus

In Analogie zu optischen Linsen ist über spezielle elektronische Ansteuerung der schallgenerierenden Kristalle im Schallkopf auch eine Bündelung der separaten Schallstrahlen in einem Fokus möglich.
In der Praxis ist dies relevant, da nur durch Fokussierung die höchste Auflösung der Strukturen erzielt werden kann. Bei Verzicht auf Optimierung des Fokus nimmt man in Kauf, dass mehrere Einzelstrukturen scheinbar zu einer gemeinsamen Struktur verschmelzen.
Daher sollte für die beste diagnostische Aussage und eine maximal mögliche Diskrimination zwischen einzelnen Punkten der Fokus in den Bereich der hauptsächlich interessierenden Strukturen gelegt werden.
Grundlagen Dopplerverfahren
- Identifikation bzw. Lokalisation von Gefäßen
- Abgrenzung von Gefäßen zur Umgebung (Lymphknoten, Zysten, Nerven etc.)
- Differenzierung zwischen arteriellen und venösen Gefäßen
- Beurteilung von Flussrichtungen und Flussgeschwindigkeiten (qualitative und quantitative Einschätzung des Funktionszustandes der Gefäße)



Physikalisches Prinzip
Das zugrunde liegende Prinzip ist der „Doppler-Effekt“, benannt nach dem österreichischen Physiker C. A. Doppler (1803-1853).
Prinzip: Der Doppler-Effekt ist die Frequenzverschiebung (Shift) zwischen ausgesendeten und empfangenen Schallwellen, wenn ausgesendete Schallwellen auf bewegte korpuskuläre Bestandteile im Gefäß treffen. „Dopplershift“ oder „Dopplerfrequenz“ ist ein Maß für die Flussgeschwindigkeit in den untersuchten Blutgefäßen. Bewegen sich Sender und Empfänger aufeinander zu, dann erhöht sich die Frequenz (umgekehrt bei Entfernung von Sender und Empfänger).
Am Beispiel einer Sirene (akustischer Dopplereffekt):
- Die Sirene eines Rettungsfahrzeuges klingt umso „höher“, je näher sich das Fahrzeug auf uns zubewegt (höhere Frequenz, kürzere Wellenlänge) bzw. die Schallwellen werden vor dem Fahrzeug „zusammengedrückt“.
- Umgekehrt klingt die Sirene umso „tiefer”, je weiter sich das Fahrzeug von uns entfernt (niedrigere Frequenz, längere Wellenlänge) bzw. die Schallwellen werden hinter dem Fahrzeug „auseinandergezogen“.
Am Beispiel des Lichts (visueller Dopplereffekt):
- Licht ist eine elektromagnetische Welle, welche sich mit Lichtgeschwindigkeit durch den Raum bewegt.
- Bewegt sich eine Lichtquelle auf uns zu, dann wird eine kürzere Wellenlänge wahrgenommen (Spektrallinien verschieben sich in den Blau/Violett-Bereich, da diese die kleinsten Wellenlängen haben).

Prinzip des Dopplers
Der Ultraschallkopf kann mit dem reflektierten Signal folgende Informationen erhalten:
-
Laufzeit (Ermöglicht eine Tiefenzuordnung)
-
Signalintensität (Anteil der bewegten korpuskulären Elemente)
-
Dopplershift (gibt Auskunft über die Flussgeschwindigkeit)
Messung der Flussgeschwindigkeit – Dopplergleichung
Bei der Berechnung der Flussgeschwindigkeit spielt neben der ausgesendeten und empfangenen Frequenz auch der Neigungswinkel der Ultraschallsonde zur Oberfläche eine wichtige Rolle.
Neigungswinkel Ultraschallsonde
Eine exakte Flussgeschwindigkeit würde man bei einem Schallkopfwinkel von 0° oder 180° (cos = 1 bzw. = -1) erhalten, d. h. das Blut würde direkt auf die Schallsonde zufließen (oder umgekehrte Richtung). Dies ist in der Praxis, außer beim invasiven Ultraschall, nicht umsetzbar. Wird die Sonde senkrecht aufgesetzt (Winkel 90°), dann verändert sich der Abstand zwischen Sender und Empfänger nicht, denn cos 90° = 0, d. h. Dopplershift ist Null und damit die Geschwindigkeit nicht messbar. Siehe untere Darstellung.
Messung der Blutflussgeschwindigkeit „v“
Die ermittelte Flussgeschwindigkeit ist abhängig vom Neigungswinkel des Schallkopfes, d. h.:
- je flacher der Neigungswinkel, desto höher die gemessene Flussgeschwindigkeit;
- je steiler der Neigungswinkel, desto geringer die gemessene Flussgeschwindigkeit.
Zur Quantifizierung und Vergleichbarkeit von Flüssen bedarf es deshalb immer einer Winkelkorrektur. Oft kompensieren Ultraschallgeräte diese Abweichung durch eine voll-/ teilkompensierte Winkelkorrektur. Bereits ab einem Neigungswinkel von 60° resultiert eine Abweichung der exakten Geschwindigkeitsmessung von ca. 10 % (im klinischen Alltag wird 10 % Abweichung toleriert).
Bedeutung Farbfenster
Um ein möglichst genaues Bild ohne große Störeffekte zu erhalten, sollte die Bildwiederholungsrate (framerate) hoch gehalten werden.
Diesen Effekt erzielt man, indem der Bildausschnitt (region of interest) möglichst klein gehalten wird.
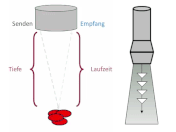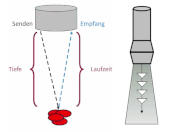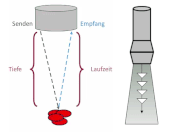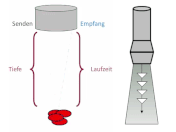
Punkt-Doppler, PW-Doppler

Im Gegensatz zum Farbdoppler stellt der Powerdoppler die Menge der reflektierenden Teilchen (z. B. Erythrozyten) durch unterschiedliche Intensität dar. Auch Gefäße in größerer Tiefe bzw. kleinere Gefäße können damit dargestellt werden. Bei Uni-direktionalen Powerdopplern ist aufgrund der einfarbigen Skalierung keine Richtungsbestimmung möglich. Bi-direktionale Powerdoppler hingegen können die Richtung bestimmen. Eine Messung der Flussgeschwindigkeit ist nicht möglich.

Das Senden sowie der Empfang des Signals geschehen im Wechsel. Das nächste Signal wird folglich erst ausgesandt, wenn das vorhergehende Signal empfangen wurde. Die Tiefenbestimmung des Echos (Sample Volume) erfolgt anhand der Berechnung der Signallaufzeit, denn:
- Die Schallgeschwindigkeit im Gewebe ist relativ konstant.
- Die Zeitdifferenz zwischen Senden/Empfang entspricht der Objekttiefe.

Analyse von Signalen mit entsprechender Laufzeit
Das Zeitfenster für den Empfang ist begrenzt auf 2*X (±1) msec. Es ist keine Signalanalyse vor oder nach diesem Zeitfenster möglich.
Pulsrepetitionsfrequenz (PRF)
Die Pulsrepetitionsfrequenz (PRF) ist abhängig von der Signallaufzeit, d. h. von der Echotiefe.
- Je größer die Tiefe, umso niedriger ist die PRF.
- Je niedriger die PRF, desto niedriger die messbare Geschwindigkeit.
- Geschwindigkeiten oberhalb der Hälfte der PRF sind nicht messbar: Aliasing-Effekt.
Als Aliasing bezeichnet man das Phänomen, dass die Richtung des Blutflusses falsch dargestellt wird, da die PRF zu niedrig ist.

Aliasing bei schnellem Fluss: Flussrichtung und Geschwindigkeit inkorrekt



Sample Volume
Das Sample Volume wird mittels Cursor im B-Bild positioniert.
Die Größe ist abhängig von der Weite des US-Strahles und der Eindringtiefe (je tiefer, desto größer).
Linien-Doppler, CW-Doppler
Das Senden sowie der Empfang des Signals geschehen zeitgleich. Daher ist keine Bestimmung der Tiefe anhand der Signallaufzeit möglich. Somit tritt auch kein Aliasing-Effekt auf. Der Continuous Wave (CW-) Doppler ermöglicht eine Bestimmung aller Flussgeschwindigkeiten entlang des Dopplerstrahls.
Beispiel: Aortenklappenstenose

Strömungsgeschwindigkeiten (m/s):

physiologische Werte

pathologische Werte bei hochgradigen Klappenstenosen

pathologische Werte bei Klappeninsuffizienzen
Flächendoppler, Farbdoppler
Der Farbdoppler beruht auf dem PW-Doppler mit ganz vielen einzelnen Sample-Volumina. Deshalb gibt es bei hohen Geschwindigkeiten auch das Aliasing Phänomen. Dann wird ein schneller, turbulenter Fluss mehrfarbig dargestellt (siehe Beispiel Mitralinsuffizienz). Für die Farbdopplerechokardiographie wird üblicherweise die BART-Kodierung verwendet.

Blutfluss weg vom Transducer. Beispiel: transmitraler Einstrom

Blutfluss zum Transducer hin. Beispiel: Mitralinsuffizienz

BART-Skala

Die Farbe ist abhängig von der Flussrichtung in Bezug auf den Schallkopf. Die Helligkeit ist proportional zur Flussgeschwindigkeit.
Richtung zur Sonde: Trotz der gebräuchlichen BART-Kodierung kann es bei voreingestellten Programmen vorkommen, dass die BART-Kodierung nicht verwendet wird (siehe Video). Deshalb ist es wichtig, sich bei Anwendung des Farbdopplers zu vergewissern, welche Kodierung verwendet wird.
Sonoanatomie
Die Sonoanatomie spielt eine wichtige Rolle bei der Identifizierung von Strukturen. Dabei wird eine bestimmte Echotextur nicht nur statisch, sondern vor allem dynamisch betrachtet (gleiten, kippen, rotieren, drücken). An Ultraschallsonden befindet sich jeweils an einer Seite eine Markierung/Licht. Diese Markierung ist richtungsorientierend. Als Korrelat findet sich am Monitor eine weitere Markierung (hier der grüne Punkt). Beispiel: der mediale Halsbereich wird im Ultraschallbild dargestellt.


Arterien

Histologie:
- T. intima / T. media / T. adventitia
- Tunica media dick
- Schichtgrenzen sind scharf
Sonoanatomie:
- erscheinen oft doppelwandig, da die Schichten Intima/Media gut abgrenzbar sind
Komprimierbarkeit
- schlecht komprimierbar

Venen
Histologie:
- T. intima / T. media / T. adventitia
- Tunica media dünn
- Schichtgrenzen sind unscharf/verwaschen
Sonoanatomie:
- einwandig
Komprimierbarkeit:
- gut komprimierbar
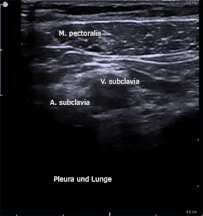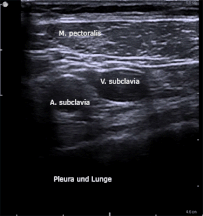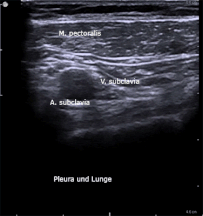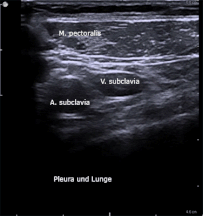
Hier erkennt man die atemabhängige Kaliberschwankung von Venen am Beispiel der V. subclavia im Querschnitt (siehe Beschriftung).
Diese atemabhängigen Schwankungen geben u. a. Hinweise auf den Füllungszustand der Gefäße (prall gefülltes Gefäß kollabiert weniger).
Apparative Ausstattung
Der Aufbau aller Ultraschallgeräte ist im Prinzip ähnlich:
- Monitor
- Funktionseinheit/Tastatur
- Schallsonden mit entsprechender Halterung


7 Gebote für ein optimales Bild:
- optimale Positionierung von Untersucher und Gerät
- Auswahl eines geeigneten Schallkopfes
- Ankopplungsmedium (Gel etc.)
- Frequenzeinstellung
- Tiefeneinstellung
- Fokuszone
- Verstärkung (gain)
Frequenzeinstellung
Bei den meisten Ultraschallgeräten wird durch die Wahl des Schallkopfes ein bestimmter Frequenzbereich definiert. Zusätzlich kann bei einigen Geräten die Frequenz individuell innerhalb bestimmter Grenzen verändert werden.
Tiefeneinstellung
Mit der Tiefeneinstellung lassen sich Strukturen vergrößert darstellen, allerdings auf Kosten der Bildqualität. Bei manchen Geräten verändert sich mit der Tiefeneinstellung auch die Frequenz (sonosite®).
Fokus
Das Zielobjekt sollte immer innerhalb der Fokuszone liegen, da man so die beste räumliche Bildauflösung erreicht. Der seitliche Abstand der Ultraschallwellen ist hier am geringsten (taillenförmige Bündelung= beste laterale Auflösung).
Verstärkung
Da Ultraschallwellen auf ihrem Weg durch Gewebe Energie verlieren, werden tiefer liegende Strukturen nur noch schwach reflektiert (dunkel), oberflächliche Strukturen hingegen sind echoreich (hell).
Möglichkeiten des Ausgleiches:
- individuelle Verstärkung von einzelnen Regionen durch die Schieberegler (TGC-time-gain-control, Tiefenausgleich)
- Gesamtverstärkung
Sondenführung
"gleiten"
Die Sonde wird unter Beibehaltung des Winkels in cranio-caudaler Richtung bewegt. Dies ermöglicht die Verfolgung der Zielstruktur im Verlauf.
"kippen"
Der Winkel des Schallkopfes wird verändert, während die Position beibehalten wird. Damit ist eine Verfolgung der Zielstruktur bei geringer Auflagefläche möglich.
"rotieren"
Der Schallkopf wird gedreht, ohne die Position zu verändern. Dies ermöglicht die Darstellung der Zielstruktur in kurzer und langer Achse.
"drücken" oder "(de-)komprimieren"
Durch dieses Manöver können Gefäße oder flüssigkeitsgefüllte Hohlorgane sicher identifiziert werden. Fazit für die Praxis: Arterien lassen sich nur schwer komprimieren, Venen dagegen sehr gut.
Grundlagen
Für sterile Katheteranlagen (ZVK, invasive Arterienmessung) oder single-shot Verfahren muss die Ultraschallsonde steril verpackt werden. Alkoholfreie Desinfektion des Sondenkopfes im Anschluss ist empfehlenswert, da so laut Hersteller die Systemoberfläche langfristig erhalten bleibt.
Es gibt mehrere Vorgehensweisen um die US Sonde für die Gefäßpunktion steril zu „verpacken“. Hier dargestellt ist die Verwendung des US Gels innerhalb des Bezuges.
Hygienemaßnahmen ...
... bei Single-Shot-Verfahren:
- Hygienische Händedesinfektion mit alkoholischem Desinfektionsmittel
- Kopfhaube, Mund-Nasen-Schutz, sterile Handschuhe
- Schallkopf entsprechend der Bilder steril abdecken
- Hautdesinfektion mit Desinfektionsmittel (geeignete Präparate finden Sie in der Desinfektionsmittelliste des Verbundes für angewandte Hygiene – VAH)
- Ein steriles Tuch um die Punktionsstelle wird nicht obligat gefordert
... bei Katheterverfahren:
- Hygienische Händedesinfektion mit alkoholischem Desinfektionsmittel (Kategorie IA)
- Kopfhaube, Mund-Nasen-Schutz, sterile Handschuhe und steriler Kittel (Kategorie IA)
- Schallkopf entsprechend der Bilder steril abdecken
- Hautdesinfektion mit Desinfektionsmittel (geeignete Präparate finden Sie in der Desinfektionsmittelliste des Verbundes für angewandte Hygiene - VAH);
Für Katheterverfahren wird meist eine Einwirkzeit von mehreren Minuten empfohlen (Kategorie IB) - großes steriles Tuch um die Punktionsstelle (Kategorie IA)
Kurzachsen- und Langachsentechnik
Die Darstellung der Kanüle im Ultraschall erfolgt entweder in Langachsentechnik/IP (die Kanüle wird der Länge nach dargestellt) oder in Kurzachsentechnik/OOP (die Kanüle wird im Querschnitt – im Idealfall die Spitze – dargestellt).
Hierbei wird der Schallkopf in short axis view (SAX – Schallsonde quer zur Zielstruktur) oder in long axis view (LAX – Schallsonde längs zur Zielstruktur) gehalten. Für Gefäßpunktionen können beide Varianten angewendet werden.

Kurzachsentechnik (out-of-plane)
Der Schallkopf wird in SAX auf Zielstruktur gehalten. Der Kanülenverlauf wird meist nur indirekt dargestellt, da die Schallwellen bei dieser Methode immer nur auf einen Bruchteil der Kanüle fallen. Wichtig ist daher, immer die Kanülenspitze darzustellen!

Langachsentechnik (in-plane)
Der Schallkopf wird in LAX auf die Zielstruktur gelegt. Die Kanüle wird parallel zum Schallkopf und in der Schallebene geführt. Bei „guter Führung“ wird die Kanüle im gesamten Verlauf dargestellt, so dass Verletzungen und Komplikationen vermieden werden können.


Indikationen für ultraschallgestützte ZVK-Anlagen und Punktionsstellen
Indikationen für ultraschallgestützte ZVK-Anlagen
Heutzutage wird ein ZVK in der Regel unter Ultraschallkontrolle angelegt.
Vorteile:
-
Sichere Identifizierung der Gefäße
-
bullet
Erkennen von anatomischen Gefäßanomalien
-
bullet
Vermeiden von Fehlpunktionen
-
bullet
Patientenkomfort durch optimale Platzierung des Lokalanästhetikums
-
bullet
Seldinger-Draht kann in der Vene identifiziert werden
-
bullet
Ausschluss von Pneumothorax
-
bullet
Haftungsrechtliche Aspekte bei Praktizieren einer risikoreicheren Methode (ZVK-Anlage ohne Ultraschall)
-
bullet
NICE-Guidelines (Qualitätssicherung)
Punktionsstellen für ZVK-Anlagen:
ZVK-Anlage (vorbereitung)


Sonoanatomie Hals

ZVK-Anlage in der Vena Jugularis interna
Der Schallkopf wird in short axis view an der lateralen Halsseite aufgesetzt. Der Ort der Punktion unterscheidet sich nicht von der Punktion mit landmarks.
Wenn der Führungsdraht im Gefäß liegt, wird zwingend der Verlauf intraluminal dargestellt. Vor Haut-Dilatation den korrekten Verlauf des Drahtes im Gefäß möglichst bis in die V. anonyma bzw. in die V. cava superior darstellen.
Sonoanatomie Thorax

ZVK-Anlage über Vena subclavia
Die Anlage deines ZVK in die Vena subclavia ist mit dem relevanten Risiko eines iatrogenen Pneumothorax verbunden und sollte daher nur von Personen mit Erfahrung in der Punktion zentraler Gefäße durchgeführt werden. Die Punktion kann in OOP Technik und in IP Technik durchgeführt werden. Bei Anwendung der OOP Technik ist aufgrund der nahen Pleura auf strenge Kontrolle des Punktionsfortschrittes mittels „Step Down“ (Punktion bis die Nadelspitze im US-Bild sichtbar wird, dann gleiten mit dem Schallkopf in Punktionsrichtung) Technik zu achten. Für Personen mit Erfahrung in IP-Punktionstechnik stellt die IP Punktion, mit kontinuierlicher Visualisierung der Nadelspitze ein elegantes Verfahren zur sicheren Punktion dar.
Lagerung
Der Patient befindet sich in Rückenlage mit rechtwinkliger Auslagerung des entsprechenden Armes. Hierdurch tritt die V. subclavia tiefer, d. h. entfernt sich von der Clavicula und kann so leichter punktiert werden. Tiefeneinstellung am Ultraschallgerät ca. 4-5 cm.

Sonoanatomie
Eine Einstellung wählen, in der beide Gefäße (A. und V. subclavia) nebeneinander liegen und zusätzlich die Pleura sicher identifiziert werden kann. Bei Anwendung der IP-Punktionstechnik wird nun der Verlauf der Vena subclavia durch Drehen des Schallkopfe im Längsschnitt durch das US-Bild eingestellt. Die Erarbeitung der Sonoanatomie erfolgt am besten im dynamischen Untersuchungsgang, da die Aussagekraft von Standbildern häufig sehr viel geringer ist.
Zur sicheren Identifizierung von Arterie und Vene Komprimierbarkeit der V. subclavia überprüfen! (siehe Sondenführung)
Bei jeder zentral-venösen Punktion besteht, insbesondere bei pathologischen Zuständen wie Hypovolämie usw., die Möglichkeit, dass es zu einer Kompression kommt und somit die Gefahr einer Perforation des Gefäßes durch die Punktionsnadel besteht.